歯を全て、あるいは多く失ってしまった場合の治療法として、インプラントオーバーデンチャーとオールオン4があります。
どちらもインプラントを利用した治療ですが、構造や使い心地、費用、メンテナンス方法などに大きな違いがあります。
「取り外し式と固定式は何が違うのか」「費用はどれくらい差があるのか」「自分にはどちらが合っているのか」と悩まれる方に、この記事では、両者の違いを構造・機能・費用・メンテナンスなどの観点からわかりやすく解説します。
インプラント
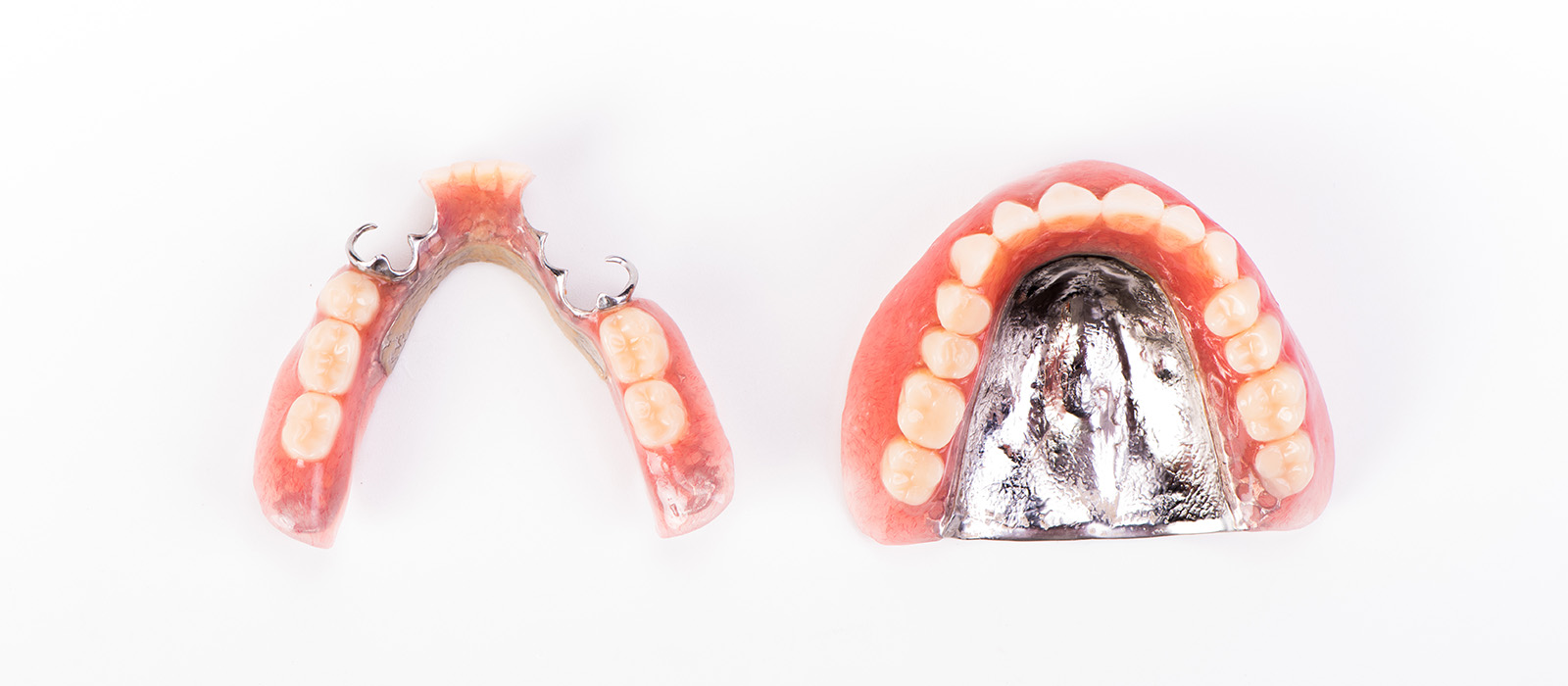
オーバーデンチャーとは?

インプラントで支える
取り外し式入れ歯
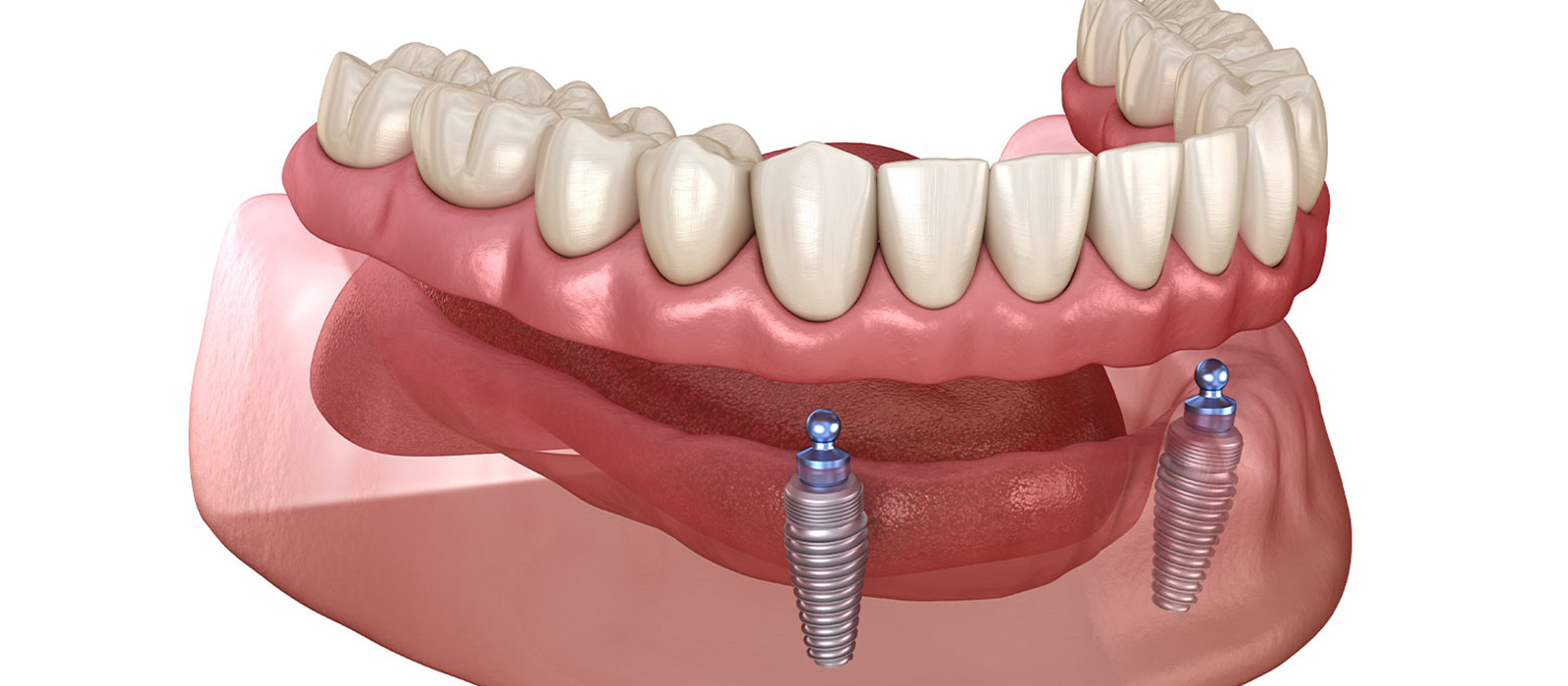
インプラントオーバーデンチャーは、数本のインプラントを顎の骨に埋め込み、その上に取り外し式の入れ歯を装着する治療法です。
通常の総入れ歯は歯肉の粘膜だけで支えますが、オーバーデンチャーはインプラントが支えになるため、ズレや外れが起こりにくくなります。
噛んだ時の浮き上がりや動揺が軽減されるため、安定性は通常の総入れ歯より向上します。
固定方法には「ボールアタッチメント」「ロケーターアタッチメント」「バータイプ」などがあり、症例や骨の状態によって選択されます。
ただし、基本は取り外し式ですので、毎日外して清掃します。
患者様自身で取り外せることは衛生管理の面ではメリットになりますが、心理的に入れ歯であるという意識が残る点は人によって評価が分かれます。
使用するインプラント本数の目安
下顎では2本、上顎では4本程度が一般的な目安です。症例によっては本数が増減することもあります。
下顎は骨が比較的硬く安定しやすいため、2本でも十分な支持力が得られることがあります。
一方、上顎は骨が柔らかく吸収しやすいため、より多くの本数が必要になることがあります。
インプラント本数が少ない分、外科的侵襲は比較的抑えられ、手術時間も短縮しやすい傾向があります。
どのような方に向いている治療法か
外科的負担をできるだけ抑えたい方、費用を抑えたい方、取り外し式でも問題ないと考える方に向いています。
高齢の方にも選ばれやすい治療法です。
また、顎の骨の量が極端に少なく、固定式インプラントが難しいケースでも適応になることがあります。
一方で、完全に固定したいと強く希望される方には、満足度が分かれる場合もあります。
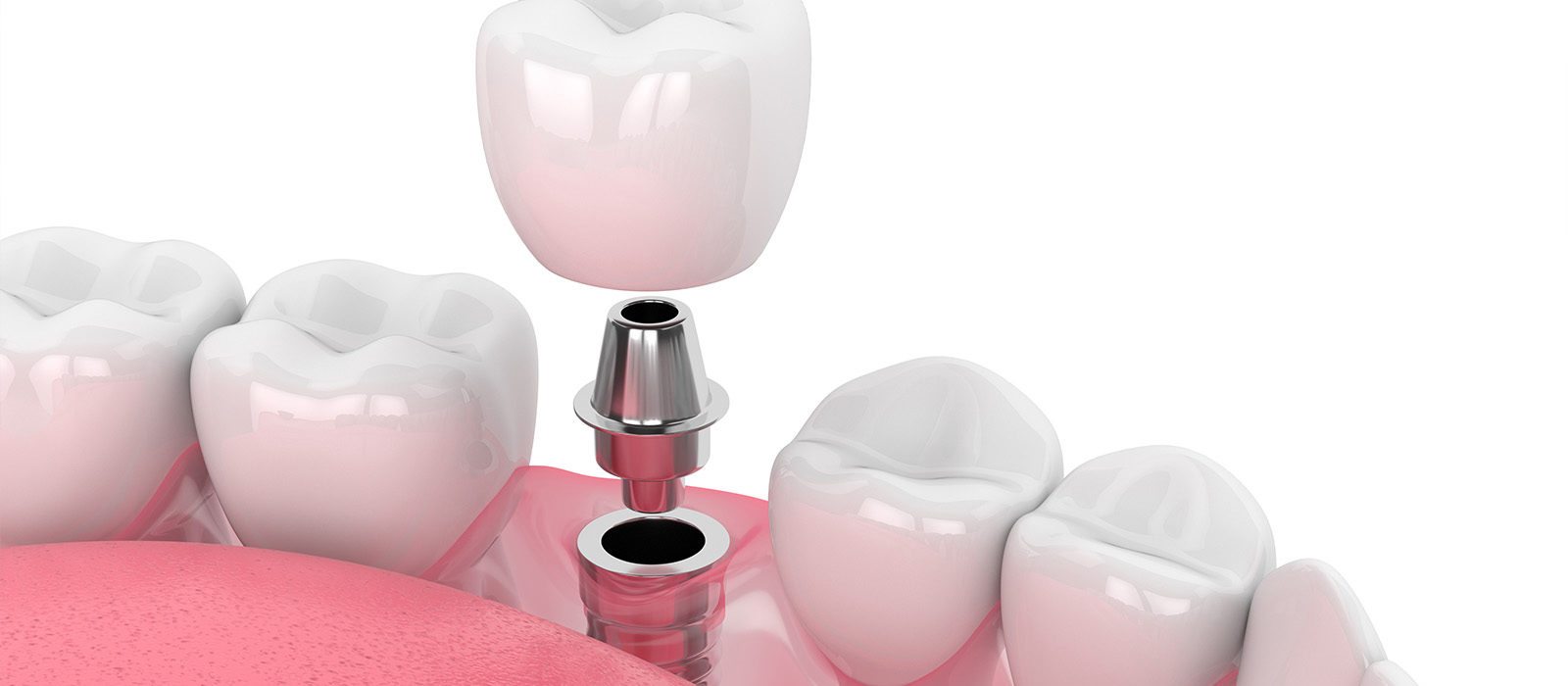
インプラントオーバーデンチャーとは?オールオン4とは?

4本で全体を支える
固定式インプラント
オールオン4は、片顎に最少4本のインプラントを埋入し、その上に固定式の人工歯を装着する治療法です。患者様自身では取り外せない構造になっています。
4本で全体を支えるという設計は、力の分散を考慮した構造になっています。
インプラント同士を連結したフレームで支えるため、咀嚼時の負担が一点に集中しにくい設計です。
固定式であるため、使用感は天然歯に近く、装着中に動く感覚はほとんどありません。
即日仮歯が入るケースもある治療法
条件が整えば、手術当日に仮歯を固定できる場合があります。
歯がない期間をできるだけ短くできる点は大きなメリットです。
ただし、初期固定が十分に得られることが前提条件になります。
骨の質や量、全身状態によっては即日固定が適応にならないケースもあります。
どのような方に向いている治療法か
入れ歯に抵抗がある方、しっかり噛みたい方、見た目や安定性を重視する方に向いています。
固定式のため、天然歯に近い感覚を求める方に選ばれています。
特に総入れ歯が合わないという方には満足度が高い傾向があります。
一方で、外科的処置はオーバーデンチャーよりも大きくなる場合があり、費用も高額になる傾向があります。
オールオン4の術式について構造の違いを比較

取り外し式と固定式の違い
オーバーデンチャーはインプラントにアタッチメントを取り付け、その上に入れ歯をはめ込む構造です。
装着時は安定しますが、構造上わずかな可動性があります。
オールオン4は人工歯をネジで固定するブリッジ型構造で、基本的に取り外しは歯科医院で行います。
患者様自身では外れないため、使用中の安心感が高いと感じる方が多いです。
この可動性の有無は、噛み心地や心理的な安心感に影響します。
インプラントの埋入本数と
配置の違い
オーバーデンチャーは主に垂直にインプラントを埋入します。
比較的シンプルな配置です。
オールオン4は後方のインプラントを傾斜させて埋入することで、骨量が少ない場合でも対応しやすい設計です。
これにより、上顎洞挙上術などの大掛かりな骨造成を回避できる場合があります。
本数と配置の違いは、治療の難易度や適応症にも影響します。
上部構造の設計の違い
オーバーデンチャーは歯肉部分が厚めで入れ歯に近い形状です。人工歯と人工歯肉が一体化した構造が一般的です。
オールオン4はブリッジ型で、より固定式に近い自然な見た目になります。
歯肉部分も人工歯肉で再現されますが、設計次第で審美性を高めることが可能です。
また、オールオン4では金属フレームやチタンバーなどで補強されることが多く、強度面でも優れています。
噛む力・安定性の違い

咀嚼力の比較
オールオン4は骨に直接固定されているため、強い咀嚼力があります。
インプラントが顎骨と結合し、さらに上部構造が一体化しているため、力が分散されやすく、硬い食材にも対応しやすい構造です。
天然歯に完全に同じとはいえませんが、入れ歯と比較すると噛む効率は大きく向上します。
一方、オーバーデンチャーも通常の総入れ歯より安定します。
インプラントが支点となるため、粘膜だけで支える入れ歯よりはしっかり噛めます。
ただし、構造上わずかな可動性があるため、固定式ほどの咀嚼力ありません。
特に粘着性のある食品や強い咬合力が必要な食材では、固定式との差を感じることがあります。
ズレや外れにくさの違い
オーバーデンチャーはアタッチメントによって安定性が向上しますが、強い力がかかるとわずかに動くことがあります。
食事中に浮き上がる感覚が完全にゼロになるわけではありません。
特に下顎は安定しやすい傾向がありますが、上顎では動きを感じるケースもあります。
オールオン4は固定式のため、日常生活で外れる心配はほとんどありません。
会話中や食事中に動くことがなく、心理的な安心感が高い点も特徴です。
違和感や装着感の違い
取り外し式は構造上、歯肉部分が厚めになることがあります。そのため、装着初期には違和感を覚える方もいます。口蓋を覆う設計になる場合、発音への影響を感じることもあります。
固定式は比較的自然な装着感に近いと感じる方が多い傾向があります。
口蓋を覆わない設計が可能なため、舌の動きが自由になりやすく、発音も安定しやすいです。
ただし、固定式でも最初は違和感を覚えることがあります。
どちらの治療法でも、慣れるまでに一定の時間が必要です。
費用と治療期間の違い

初期費用の目安
一般的に、オーバーデンチャーの方が初期費用は抑えやすい傾向があります。
使用するインプラント本数が少ないことや、上部構造が比較的シンプルであることが理由です。
オールオン4は外科手術や上部構造が一体化するため、費用は高額になりやすいです。
精密な設計、仮歯の作製、フレーム構造など、工程が多くなります。
ただし、医院や症例によって費用差はありますので、必ず総額で比較することが重要です。
通院回数・治療期間の違い
オーバーデンチャーは比較的シンプルな設計のため、治療期間が短めになる場合があります。
外科的侵襲が小さいケースでは、通院回数も抑えられる傾向があります。
オールオン4は精密な診断と設計が必要となるため、準備期間が長くなることがあります。
CT撮影、咬合診断、仮歯の設計など、事前準備が重要です。
ただし、条件が整えば即日仮歯が装着できるため、歯がない期間を短縮できるというメリットもあります。
長期的なコストの考え方
オーバーデンチャーはアタッチメント部分の摩耗や緩みが生じることがあります。その場合、定期的な交換が必要になります。
オールオン4は固定式のため、上部構造のネジの緩みや人工歯部分の摩耗などに対するメンテナンス費用を考慮する必要があります。
どちらの治療法も入れたら終わりではなく、維持管理に費用がかかります。
初期費用だけでなく、10年単位でのトータルコストを考える視点が重要です。
メンテナンス方法の違い

オーバーデンチャーの清掃方法
毎日取り外して清掃します。
義歯用ブラシで洗浄し、口腔内も清掃します。
取り外せるため、インプラント周囲や歯肉の清掃がしやすいという利点があります。
高齢の方や手先の動きに不安がある方でも、比較的管理しやすい場合があります。
オールオン4の清掃方法
固定式のため、歯ブラシや歯間ブラシ、スーパーフロスなどを使って丁寧に清掃します。
自分で外すことはできません。
構造が複雑なため、清掃には慣れが必要です。
適切なブラッシング指導を受けることが必要です。
清掃が不十分だと、インプラント周囲炎のリスクが高くなります。
固定式は安定性が高い反面、セルフケアの質が非常に重要になります。
定期検診の重要性
どちらの治療法でも、インプラント周囲炎を防ぐために定期的なメンテナンスが欠かせません。
専門的なクリーニング、咬合チェック、アタッチメントやネジの状態確認などを行うことで、トラブルを早期に発見できます。
定期検診の継続が、長期安定の最大のポイントです。
状態やライフスタイルに
合わせて選択

インプラントオーバーデンチャーとオールオン4は、どちらも多くの歯を失った方にとって有効な治療法です。しかし、構造や安定性、費用、管理方法には明確な違いがあります。
取り外し式で費用を抑えやすいオーバーデンチャーは、外科的負担を比較的軽くできる点や、清掃しやすい点が大きな特徴です。
特に高齢の方や、将来的な介護の可能性を考慮したい方にとっては、管理のしやすさが安心材料になることもあります。
一方で、固定式で高い安定性を得られるオールオン4は、しっかり噛みたいという方にとって満足度が高い治療法です。
インプラント治療は、単に歯を補うだけでなく、生活の質を大きく左右する治療です。
長く快適に使い続けるためにも、十分な情報をもとに、慎重に選択していきましょう。
インプラントについて
相談したい方へ
(60分相談のご案内)
各分野の専門家医と連携した
総合的な治療をご提案しています
-
東京のインプラント専門家医 東京日本橋あさひ歯科では、インプラントに関する「60分相談(CT診断含む)」を実施しております。
当院では、しっかりとカウンセリングの時間を設けて患者さんのお話を丁寧に伺います。
むりに治療を勧めることや、ご納得頂かないまま治療に進むといったことは一切ございませんので、リラックスして何でもお尋ねください。
「信頼できるインプラントの専門家医の意見が聞きたい」、「インプラントが上手い歯医者を探している」
「他院でインプラントを断られてしまった」という方も、どうぞ安心して当院にいらしてください。
セカンドオピニオンにも
対応しております
セカンドオピニオンとは、患者さんがより良い歯科治療を受けようとされる際に、複数の医師に意見を求め、今後の治療や医院選びの参考にしていただくことを目的とします。
当院にはセカンドオピニオンのご相談も多数ございます
- 初めてのインプラントを検討している方
- 治療を引き受けてくれる医院が
見つからない方 - 使用中のインプラントの調子が悪い方
- インプラントのメーカーが分からず
困っている方 - 実績と医学的根拠に基づく確かな治療を
受けたい方 等
上記のようなお悩みを抱え「どこに相談して良いのか困っている」という患者さんの受け皿となれるよう、引き続き努力してまいります。
詳しく見る当院のインプラント
総責任者・担当医について

院長
藤井 政樹
東京医科歯科大学出身/
博士号 取得ドクター
ITI公認インプラントスペシャリスト
(認定医)
当院長は、インプラント治療の世界的な専門家医とされる『ITI公認インプラントスペシャリスト(認定医)』を持つ歯科医師です。東京医科歯科大学歯学部附属病院にて最先端の治療の研鑽を積み、また、歯科医師の先生方に向けた教育・指導者としての役割を担ってまいりました。難症例を含む様々な相談実績、治療経験が豊富にございます。
当院では、通常では大学病院で行うようなケースにおいても、医学的根拠に基づき安全性・確実性を最大限に高めたインプラント治療を行うことが可能です。
藤井 政樹院長は、歯科医師人生の99%をインプラント治療に捧げてまいりました。それら経験を活かし、患者さん一人ひとりのお悩み解決に役立てるよう親身にお応えしております。
インプラントに関してお困りの方は、どうぞ安心して東京のインプラント専門家医「東京日本橋あさひ歯科」にご相談ください。